
Uma Abordagem Precisa para Estabilização da Coluna Vertebral
A artrodese cervical por via posterior é uma técnica cirúrgica avançada destinada a tratar diversas condições cervicais que afetam a estabilidade da coluna vertebral. Este artigo aborda as indicações para o procedimento, o passo a passo da cirurgia, a recuperação pós-operatória, bem como os benefícios e riscos associados a essa intervenção.
Indicações
A artrodese cervical por via posterior é frequentemente indicada para pacientes com instabilidade cervical, degeneração discal, hérnias de disco, estenose do canal, espondilose (artrose da coluna) e outras condições que resultam em compressão neural ou dor incapacitante. Essa técnica visa proporcionar estabilidade à coluna cervical, aliviando os sintomas persistentes que não responderam adequadamente a tratamentos conservadores.
Passo 1: Posicionamento do Paciente
O paciente é colocado em posição ventral (de barriga para baixo) na mesa cirúrgica, permitindo o acesso adequado à região cervical posterior. O posicionamento adequado deve permitir uma boa exposição da região posterior da cervical, para que a escopia (radioscopia ou raio-X intraoperatório) consiga ser utilizado para visualizar adequadamente todos os níveis da coluna cervical.
Toda cirurgia cervical é realizada com auxílio da monitorização neurofisiológica intraoperatória (ou potencial evocado intraoperatório). A monitorização é realizada por médicos neurologistas e fisiatras, que compõem a equipe cirúrgica com objetivo de aumentar a segurança do procedimento e de avaliar a resposta de função do nervo após a descompressão dessas estruturas durante a cirurgia.
Passo 2: Incisão e Exposição
Uma incisão é feita na parte de trás do pescoço, proporcionando acesso à coluna cervical. Os tecidos moles e toda a musculatura posterior são delicadamente afastados para expor as vértebras cervicais.
A exposição adequada é fundamental para que os marcos anatômicos sejam bem identificados, para a técnica cirúrgica ser efetiva e segura.
Passo 3: Preparação dos Enxertos Ósseos
Pequenas quantidades de osso autólogo (do próprio paciente), ou enxertos ósseos provenientes de outras fontes, são preparadas para promover a fusão entre as vértebras.
O enxerto autólogo é obtido através da ressecção de parte dos ossos que provocam a compressão dos nervos. Dessa forma, conseguimos através dessa ressecção resolver dois pontos fundamentais: 1) a retirada do osso descomprime as estruturas nervosa, que é o objetivo principal da cirurgia; 2) o osso retirado será utilizado para enxerto que é fundamental na fusão / artrodese da coluna, responsável pela estabilização no longo prazo.
Passo 4: Fixação com Parafusos e Hastes
Parafusos e hastes são cuidadosamente posicionados nas vértebras, proporcionando estabilidade enquanto os enxertos ósseos promovem a fusão.

Figura 1. Exemplo de parafusos de massa lateral, que são utilizados para a realização da artrodese cervical posterior. São parafusos delicados, tendo em média 3,5cm de comprimento.
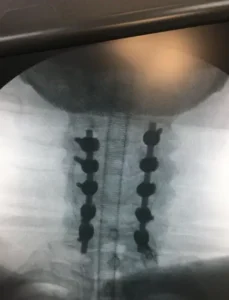
Figura 2. Imagem anteroposterior (de frente) da coluna cervical através de radioscopia (raio-X intraoperatório ou escopia). Através dessa imagem, é possível observar 10 parafusos de massa lateral (sendo 5 parafusos de cada lado pois são colocados 2 parafusos em cada vértebra). Cada 5 parafusos de cada lado são conectados através de uma haste longitudinal de cromocobalto. Na imagem observamos uma artrodese cervical posterior de C3 a C7.
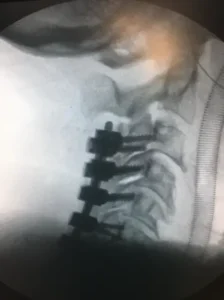
Figura 3. Imagem de perfil (de lado) da coluna cervical através de radioscopia (raio-X intraoperatório ou escopia). Através dessa imagem conseguimos visualizar o tamanho dos parafusos. Na imagem observamos uma artrodese cervical posterior de C3 a C7.
Passo 5: Colocação dos Enxertos e Fechamento
Os enxertos ósseos são colocados entre as vértebras, estimulando a formação de um novo osso que une as vértebras afetadas. Após a conclusão, a incisão é fechada com suturas.
Um dreno (chamado de dreno portovac) é colocado para reduzir o risco de formação de hematoma e deixado em média de 3 dias no pós-operatório.
Recuperação Pós-Operatória
O tempo de recuperação pode variar, mas os pacientes geralmente podem retornar às atividades laborais leves após 4 a 6 semanas e para atividades laborais com maior esforço após 8 a 10 semanas. O retorno a atividades físicas mais intensas pode ser gradual e ocorrer entre 8 e 12 semanas, dependendo da evolução clínica e da orientação do cirurgião.
A fisioterapia é frequentemente recomendada para fortalecimento muscular e otimização da mobilidade cervical e deve ser iniciada o mais precoce possível. Inicialmente, tem por objetivo o alívio das dores e ganho de movimento. Com o passar do tempo, exercícios de fortalecimento vão sendo adicionados à reabilitação.
Benefícios
Estabilização Efetiva: A artrodese cervical por via posterior proporciona uma estabilização eficaz da coluna cervical, reduzindo a dor e melhorando a funcionalidade.
Preservação da Altura do Disco e de alinhamento adequado da coluna cervical: A técnica preserva a altura do disco intervertebral, prevenindo colapsos e deformidades, aliada a manutenção do bom alinhamento da coluna cervical
Ampla Exposição Cirúrgica: A abordagem posterior permite uma ampla exposição da coluna cervical, facilitando o acesso a múltiplas vértebras. Assim, é possível realizar descompressões dos nervos de forma mais ampla, principalmente em casos de estenoses em múltiplos níveis.
Complicações Gerais
Como em qualquer procedimento cirúrgico, há riscos de complicações, como infecção, sangramento e reações à anestesia.
Dificuldades na Fusão: Em alguns casos, a fusão óssea pode ser desafiadora, exigindo monitoramento cuidadoso e, ocasionalmente, procedimentos adicionais.
Lesões em Estruturas Nervosas: Dada a proximidade com nervos delicados, há um risco mínimo de lesão nervosa durante a intervenção, embora seja raro com uma técnica precisa.
É essencial que os pacientes discutam detalhadamente com seus ortopedistas sobre as indicações específicas, benefícios e riscos antes de optarem pela artrodese cervical por via posterior, garantindo uma tomada de decisão informada e personalizada.


